循環器内科
| 医師名 | 役職 | 学会専門医・認定医 |
|---|---|---|
| 下山 寿 | 診療部長 兼科主任部長 |
日本内科学会会員【指導医】【総合内科専門医】 日本循環器学会会員【専門医】 日本心血管インターベンション治療学会会員【名誉専門医】【施設代表医】 大阪医科薬科大学臨床教育教授 日本超音波医学会会員【指導医】【専門医】 日本心エコー図学会会員【専門医】【SHD心エコー図認証医】 |
| 山本 聖 | 科部長 | 日本内科学会会員【総合内科専門医】 日本循環器学会会員【専門医】 日本不整脈心電学会会員【専門医】 |
| 二井 理恵 | 科部長 兼リハビリテーション科部長 |
日本内科学会会員【総合内科専門医】 日本循環器学会会員【専門医】 日本超音波医学会会員【専門医】 日本心臓リハビリテーション学会会員【指導士】 |
| 嶋本 新作 | 科部長 | 日本内科学会会員【総合内科専門医】 日本循環器学会会員【専門医】 日本心血管インターベンション治療学会会員【認定医】 |
| 松浦 岳司 | 医長 | 日本内科学会会員【認定医】 日本循環器学会会員【専門医】 日本心血管インターベンション治療学会会員【専門医】 日本不整脈心電学会員 JMECCインストラクター |
| 小竹 悠理香 | 医長 | 日本内科学会会員【認定医】 日本循環器学会会員【専門医】 |
| 清木 紳平 | 専攻医 | |
| 有馬 祥彦 | 専攻医 |
お知らせ
循環器内科医師の募集について
市立伊丹病院では業務拡大に伴い循環器内科で一緒に仕事をしてくれる先生方を募集しています。
心血管インターベンションの件数も年々増加しており、2021年度からはCVIT研修関連施設に認定されています。
2017年に開設した不整脈チームでもカテーテルアブレーションを含め症例が増加しています。
心房細動に対しては高周波のみならずクライオバルーンやレーザーバルーンでの治療も積極的に取り入れており、
徐脈性不整脈の治療ではリードレスペースメーカーやヒス束ペーシングも行っています。
当院では2025年度の近畿中央病院との統合合併による統合新病院建設(リンクはこちら)が控えており
新病院では病床数とカテーテル室の増加やハイブリッド治療室の設置も計画されています。
共に循環器内科の発展を志す先生方も、また循環器内科の修練および循環器専門医の取得を志す先生方も勿論歓迎しています。
見学のみでも結構ですので、興味のある先生方は是非連絡を下さい。
日本循環器学会研修施設
日本心血管インターベンション治療学会(CVIT)研修関連施設
日本不整脈学会研修施設
連絡先 総務課人事研修担当 (直通) 072-777-3118
e-mail itami-hp@city.itami.lg.jp
不整脈専門医研修施設に認定
2019年4月1日より不整脈専門医研修施設に認定されました。
心臓血管外科外来の開設
2018年10月より心臓血管外科外来を開設し、今まで以上に心臓血管外科医との連携が密になりました。
特色
高血圧症、狭心症や心筋梗塞などの虚血性心疾患、不整脈、心臓弁膜症、心筋症などの循環器疾患の診療を行っていきます。心臓超音波検査、心臓カテーテル検査、血管内超音波検査、心臓電気生理学的検査、核医学検査、心蔵CT、心臓MR等、各種検査を駆使し、患者さんの利益と長期予後という点を十分に考慮して最善の治療方針を決定していきたいと考えています。
心臓カテーテル治療・検査、下肢動脈狭窄に対するカテーテル治療
心臓カテーテル治療に於いては3S:Simple(込み入ったことは避け), Speedy(手際よく), Safety(安全)に行うように心がけていきます。
心臓カテーテル検査は、虚血性心疾患をはじめとした多くの心臓病に有用な検査であります。可能な限り橈骨動脈(手首の動脈)からのカテーテル挿入を第一選択としています。術後歩行も可能なほど低侵襲です。急性心筋梗塞症例などで緊急カテーテル検査を行う場合でも、可能な限り橈骨動脈アプローチで行っています。
また、下肢動脈狭窄(閉塞性動脈硬化症)に対してもカテーテル治療を積極的に行っています。
当院では、外来で行うことができる、心臓超音波検査、運動負荷心電図検査、心臓CT、核医学検査、心臓MRIなどを積極的に行っております。
狭心症や心筋梗塞などの心臓病は、年々増加傾向にあり、我が国の死亡原因では、がんについで第二位となっています。また、いわゆる突然死といわれているもののなかには、心筋梗塞によるものがかなり多いと考えられています。狭心症や心筋梗塞の原因となる冠動脈のつまり、などを発見するために、心臓カテーテル検査が中心に行われてきました。心臓64列マルチスライスCT検査は、 低侵襲的に冠動脈を直接描出する画期的で最新の検査法です。入院せずに検査が出来、時間も短く痛みも伴いません。本検査により、心臓カテーテル検査をせずに冠動脈の狭窄(狭いところ)を見つけることが出来るようになりました。検査時間は、検査台への上り降りを含めて10分程度です。心臓の症状で、不安をお持ちの方は、スクリーニングとして64列マルチスライスCTによる心臓冠動脈CTを受けられることをお勧めします。
また、不整脈に関してもお困りの患者さんがおられましたらご気軽にご相談下さい。
不整脈治療
不整脈には脈が速くなる頻脈性不整脈と遅くなる徐脈性不整脈があります。
ペースメーカー治療
徐脈性不整脈は1)脈が突然遅くなることで脳に血流が流れなくなり、意識が遠のいたり、失神したりする場合、2)常に脈が遅くなって、体を動かすと息が切れてしまい、動けなくなってしまった場合はペースメーカーを植え込む手術が必要になります。ペースメーカー植え込み術の術時間は2-3時間で入院期間は1週間程度です。
恒久的ペースメーカー移植術及びペースメーカー交換術(電池交換を含む)にも対応しています。
ペースメーカー手術にあたり、リード損傷や気胸などの合併症を生じる可能性が極めて低い「橈側皮静脈直接穿刺法」を第一選択として施術しています。また、従来のリード留置法である右室心尖部ページングは心機能に悪影響を及ぼす事が明らかになってきていることからより自然に近い「右室中隔ページング」を原則として全例に実施しています。
アブレーション治療
頻脈性不整脈治療の一つにカテーテルによる治療(アブレーション)があります。
まず、頻脈性不整脈の種類としては1)発作性上室性頻拍、2)心房粗動、3)心室性期外収縮や心室頻拍、4)心房細動(発作性、持続性)などがあります。
アブレーションは、頻脈性不整脈に対して、心臓の内部にカテーテルを挿入し、原因となる異常な興奮や心臓内を旋回する回路を高周波通電により焼灼し根治する治療法です。
当院では受けていただく患者さんの負担をなるべく軽減するために原則として短時間に安全な治療を行う事を重要視しています。
1) 心房細動
心房細動のアブレーションについてはこちらのページ「心房細動の治療について」をご覧ください
2) 発作性上室性頻拍
発作性上室性頻拍は生まれながら心房と心室の間に余分な伝導路が存在し正常の伝導路との間で回路を形成する房室回帰性頻拍と、正常の伝導路が二重になっておりこの間で回路を形成する房室結節回帰性頻拍の2種類があります。アブレーションでともに90%以上の根治率が報告されています。術時間は1-2時間で、入院期間は2-4日間です。
3) 心房粗動
右心房内の三尖弁(右心房と右心室の間にある弁)の周りを回路として旋回する通常型とそれ以外の非通常型があります。通常型は三尖弁と下大静脈の間を焼灼する事で90%以上の根治率が報告されています。術時間は1-2時間で、入院期間は2-4日間です。非通常型心房粗動は、心臓手術を受けた方や心臓病をもっている方に合併しやすい不整脈です。回路は患者様によって様々であるため、三次元マッピングを用いて、詳細に電気の流れを調べて、効果的な治療部位を同定して焼灼します。回路が3個以内であれば成功率は85%と良好ですが、4個以上の場合、全て治療が行えない場合があり、成功率は70%です。術時間は1-5時間で、入院期間は4日間ほどです。
4) 心室性期外収縮や心室頻拍
心室性期外収縮や心室頻拍は器質的心疾患の有無により治療方針が変わります。器質的心疾患が有る場合は薬物治療を行い、それでも頻拍が生じ、血圧低下、心不全の増悪などを起こす場合は植え込み型除細動器、心臓再同期療法などが適応となります。器質的心疾患を認めない場合、1)肺動脈弁(右心室から肺動脈の間にある弁)周辺に異常興奮を起こす場合(右室流出路起源)と2)ベラパミルという薬剤が著効し、左心室中隔で旋回する場合(ベラパミル感受性心室頻拍)の2種類が主なメカニズムとなり、どちらもアブレーションが可能です。術時間は1-2時間で、入院期間は2-4日間ほどです。
治療実績
カテーテル検査・治療実績
| 2018年 | 2019年 | 2020年 | |
| 冠動脈造影検査 | 145件 | 257件 | 158件 |
| 経皮的冠動脈形成術 | 83件 | 100件 | 122件 |
心臓電気デバイス実績
| 2018年 | 2019年 | 2020年 | |
| ペースメーカー植込み術 | 37件 | 36件 | 34件 |
| ペースメーカー交換術 | 2件 | 5件 | 11件 |
| 植込型心電図記録計移植術 | 0件 | 0件 | 9件 |
アブレーション治療実績
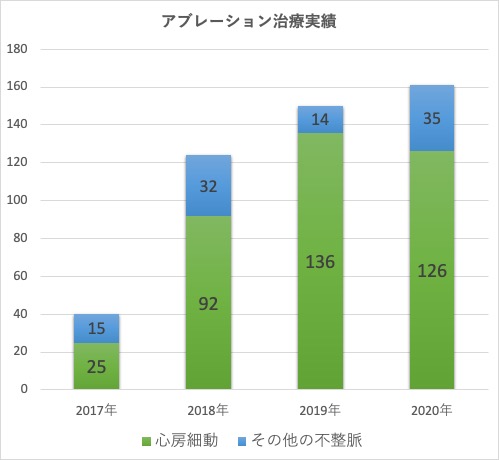
アブレーション治療成績
| 初回治療後 | 2回治療後 | |
| 発作性心房細動 (1週間以内に停止する心房細動) |
84.4% (248/294) | 97.3% (286/294) 6例は未施行 |
| 持続性心房細動 (1週間以上持続する心房細動) |
76.7% (132/172) | 91.9% (158/172) 12例は未施行 |
| 長期持続性心房細動 (1年以上持続する心房細動) |
51.9% (42/81) | 69.1% (56/81) 13例は未施行 |
※ 2022年12月までの成績
